De quoi s’agit-il ?
Certaines mutations génétiques héréditaires augmentent le risque de développer certains cancers. Le dépistage génétique consiste alors à identifier ces mutations génétiques chez une personne qui présente des antécédents familiaux de cancers.
Le cancer du sein semble toucher ma famille. Que devrais-je faire ?
Parfois, les gens surestiment leur risque de cancer et le croient beaucoup plus élevé qu’il ne l’est en réalité.
Lorsqu’on y regarde de plus près, votre histoire médicale familiale ne justifie peut être pas vos inquiétudes. Le cancer héréditaire du sein n’est pas fréquent – la plupart des femmes n’ont pas un cancer du sein de type héréditaire. Beaucoup de femmes ont des mères, des filles ou des sœurs qui ont eu un cancer du sein.
Moins de 1 cas sur 10 de cancer du sein est causé par une mutation génétique héréditaire.

Qu’est ce qu’un dépistage génétique ?
Un dépistage génétique consiste en la recherche de mutations génétiques à partir d’une analyse des gènes.
Une mutation génétique est une modification dans le matériel génétique (ADN) de la cellule qui fait en sorte que la cellule ne fonctionne plus normalement.
Dans le cas du cancer du sein, deux gènes (BRCA1 et BRCA2) ont été associés à une augmentation du risque de développer un cancer du sein. Le dépistage génétique consiste donc à rechercher des mutations dans ces gènes par une prise de sang.
Les gènes BRCA1 et BRCA2 sont des gènes de susceptibilité au cancer du sein et de l’ovaire. Lorsque des mutations génétiques (changement dans les chromosomes de ces gènes) sont présentes, il y a une réplication anormale des cellules et une tendance à développer des cancers du sein ou de l’ovaire. Dans la population générale, il y a approximativement une personne sur 1000 qui possède des mutations de ces gènes. Chez ces femmes porteuses de mutations de ces gènes, le risque de développer un cancer du sein avant l’âge de 70 ans est de 65% à 85%.

Voici quelques statistiques :
- Même chez les patientes ayant plusieurs membres atteints dans leurs familles, seule une minorité (5% à 6% seulement de tous les cancers du sein) est associée à des mutations génétiques dans les gènes BRCA1 et BRCA2.
- 70% des patientes atteintes de cancer du sein n’ont pas d’autres membres atteints dans leur famille.
- Les femmes ayant plusieurs membres de leur famille atteints d’un cancer du sein ou de l’ovaire à un jeune âge ont un risque plus élevé d’être porteuses d’une mutation génétique.
Les femmes qui développent un cancer du sein avant l’âge de 35 ans sont plus susceptibles d’avoir une mutation génétique.
Conseils génétiques avant le test.
La rencontre avec un spécialiste en génétique avant d’effectuer les tests est une étape essentielle.
Elle permet de déterminer si vous êtes une candidate pour le dépistage génétique en évaluant votre risque d’être porteuse d’une mutation. Cette étape permet également de prendre une décision éclairée et de bien peser le pour et le contre de procéder à un test génétique. Le spécialiste vous expliquera les conséquences d’un résultat positif (mutation présente) pour vous et votre famille et la signification d’un test négatif.
Suite à ce conseil génétique, la décision de procéder à ce test (prise de sang) se fera entre le généticien et vous …
Qui est concerné par le dépistage génétique ?
Le dépistage génétique n’est pas proposé lorsqu’un cas isolé de cancer est constaté dans la famille. Seules les personnes dont l’histoire familiale laisse supposer la présence d’une forme héréditaire de cancer sont concernées par ce dépistage. On l’envisage, par exemple, lorsqu’on a constaté :
- deux cancers identiques (ou davantage) dans une même branche de la famille. Le fait qu’au moins une des personnes atteintes soit inhabituellement jeune (avant 50 ans pour le cancer du sein par exemple) renforce la probabilité de cancer héréditaire.
- la présence de certains cancers différents (sein et ovaire) chez deux femmes apparentées.

Comment se déroule le test ?
Le dépistage génétique commence chez une personne atteinte par le cancer.
Les différentes étapes sont :
- La prise de sang
- L’analyse des gènes. Celle-ci est réalisée au départ des globules blancs et peut prendre plusieurs mois. Ce temps peut paraître long, mais il illustre la complexité et la méticulosité du travail d’analyse en laboratoire.
Lorsqu’une mutation est identifiée, on vérifie (par prise de sang) si l’anomalie a été transmise ou non aux descendants de cette personne.

A qui s’adresser ?
Il existe en Belgique 8 centres de génétique agréés (Fondation contre le cancer). Avant de consulter un oncogénéticien (généticien du cancer), il est important de demander l’avis du médecin traitant. En effet, la pratique de ces tests de prédisposition génétique est encore limitée et n’est utile que s’il existe des arguments laissant penser qu’une personne est porteuse d’une mutation héréditaire.
A quoi dois-je m’attendre ?
Avec le résultat du test génétique, deux cas de figure se présentent au médecin.
Rassurer, si la mutation est absente.
Mais l’absence de mutation ne signifie pas l’absence totale de risque. On se retrouve simplement confronté au même risque que la population générale.
Proposer une prise en charge spécifique.
La révélation d’une prédisposition génétique à développer un cancer peut représenter un choc pour la personne. Un accompagnement psychologique lui permettant d’exprimer les aspects émotionnels liés au contexte médical et familial peut être indiqué.
Le médecin proposera des solutions variables suivant le type de cancer, pouvant aller d’une surveillance étroite à des opérations préventives.
Les mesures à prendre pour diminuer votre risque.
Le terme « risque » signifie « chances » ou « possibilités ». Un « risque accru » de développer un cancer ne signifie pas que vous allez nécessairement avoir un cancer. Il existe plusieurs mesures de prévention valables que vous pouvez entreprendre pour aider à diminuer votre risque peu importe votre histoire familiale.
En voici quelques-unes :
- les mesures de prévention qui peuvent aider à réduire vos chances de développer un cancer au cours de votre vie (les facteurs liés aux habitudes de vie comme la cigarette ou l’alimentation ; ou à l’environnement comme l’exposition au soleil ou aux produits chimiques) .
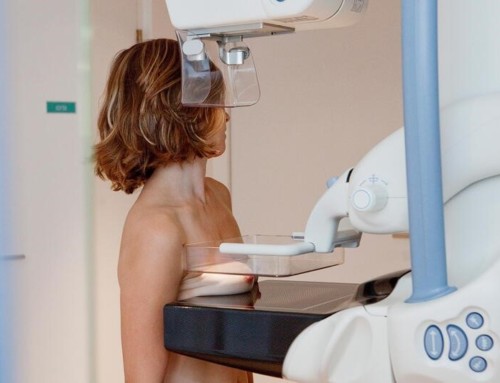
- les mesures de surveillance qui suivent et vérifient l’évolution des changements de votre corps alors que vous êtes en bonne santé pour détecter précocement les signes cliniques de cancer ou d’autres maladies (par exemple la mammographie) et augmenter les chances de vous traiter avec succès.
Apprenez à connaître vos seins.
Etre attentif à sa poitrine c’est très important pour toutes les femmes.
Comment pouvez-vous savoir qu’il y a quelque chose d’anormal avec vos seins ? Il est important de garder un œil attentif sur tous les changements. Ceci peut être réalisé en regardant vos seins ou en les touchant.
Si vous faites cela assez souvent, vous remarquerez plus rapidement la présence de nodules inhabituels ou un changement de vos mamelons ou encore votre peau. Dès que vous découvrez quelque chose d’inhabituel, vous devez contacter votre médecin généraliste ou votre gynécologue. La plupart des changements sont bénins, cependant, ils requièrent quand même de l’attention. Des examens supplémentaires sont nécessaires afin d’établir un diagnostic et les types de soins adaptés.
Les vertus de l’autopalpation.
L’autopalpation, pourquoi ?
Ce geste, à pratiquer régulièrement et à apprendre dès la puberté aux jeunes filles, est essentiel pour prendre soin de soi et contribuer à dépister le cancer du sein. Avant leurs règles, certaines femmes développent des kystes sans gravité qui ne méritent pas de s’affoler. Précisément, plus une femme s’examine régulièrement, mieux elle connaîtra ses seins et remarquera un éventuel nodule (petite boule), une anomalie cutanée (aspect peau d’orange), une modification de l’aréole, une rétraction ou un écoulement du mamelon … Toutefois, l’autopalpation ne remplace pas un examen gynécologique et mammaire régulier.
« Tous les cancers du sein ne sont pas palpables ».
Des microcalcifications, invisibles à l’échographie, étant à l’origine de nombreux cancers et d’autres demeurant indépistables à la mammographie, les deux examens sont indispensables !
Le bon rythme : une échographie annuelle, à compléter d’une mammographie tous les deux ans (tous les ans en cas d’antécédents familiaux). Et un dépistage s’impose avant 50 ans si on a des antécédents familiaux de cancer du sein.
Comment procéder ?
On s’examine avec le plat du doigt. Allongée sur le dos ou debout, on palpe fermement, avec une légère pression, le sein gauche et l’aisselle, avec sa main droite et inversement.
On remonte quasiment sous la clavicule. Et on inspecte également le mamelon, l’aréole et sa peau, en se regardant dans la glace. On procède toujours après les règles (le taux d’oestrogènes est bas et les seins moins gonflés) ou, après la ménopause, une fois par mois. On n’oublie pas de se palper même pendant une grossesse.
Règle d’or : prendre son temps !